W artykule przyjrzymy się bliżej tym objawom, ich częstotliwości oraz sposobom radzenia sobie z nimi. Zrozumienie tych aspektów pozwoli nie tylko pacjentom, ale również ich bliskim i opiekunom lepiej przygotować się na wyzwania związane z tą chorobą.
Najważniejsze informacje:- Depresja występuje u 30-50% pacjentów z chorobą Parkinsona i może pojawić się przed diagnozą.
- Objawy lękowe są powszechne, a ich częstość waha się od 20 do 70% pacjentów.
- Halucynacje i urojenia mogą występować w zaawansowanych stadiach choroby, wpływając na postrzeganie rzeczywistości.
- Zaburzenia snu, takie jak bezsenność i koszmary senne, są częstymi problemami, które mogą pogłębiać dyskomfort psychiczny.
- W leczeniu objawów psychicznych kluczowa jest współpraca neurologa i psychiatry, co pozwala na skuteczniejsze zarządzanie objawami.
Objawy psychiczne choroby Parkinsona: co musisz wiedzieć
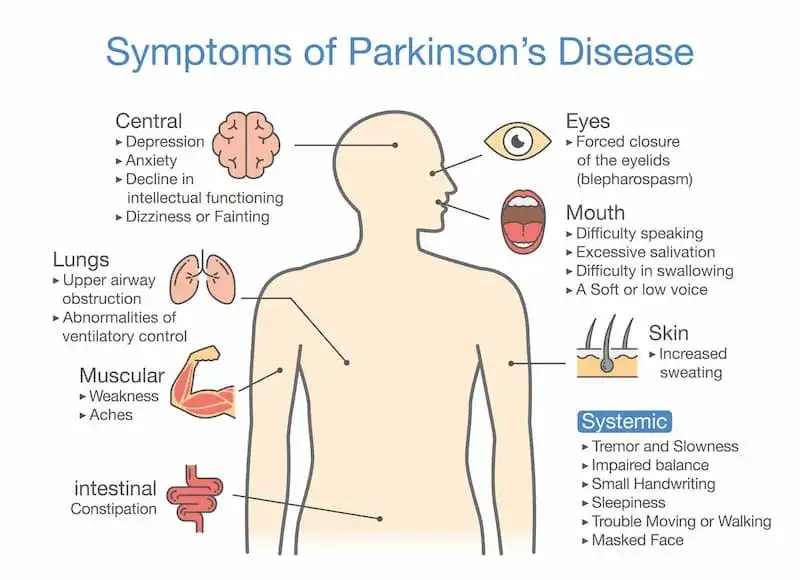
Choroba Parkinsona to schorzenie neurodegeneracyjne, które wpływa na zdolności ruchowe pacjentów, ale także na ich stan psychiczny. Objawy psychiczne, takie jak depresja, lęki czy halucynacje, są powszechne i mogą znacząco obniżać jakość życia osób chorych. Warto zrozumieć, że te objawy mogą występować już na wczesnym etapie choroby, co czyni je kluczowym aspektem w opiece nad pacjentami. Zrozumienie psychicznych wyzwań związanych z chorobą Parkinsona jest niezbędne, aby skutecznie wspierać chorych oraz ich bliskich.
Rozpoznawanie objawów psychicznych jest istotne dla wdrożenia odpowiednich strategii leczenia. Wiele osób nie zdaje sobie sprawy, jak emocjonalne i psychiczne problemy mogą wpłynąć na codzienne funkcjonowanie pacjentów. Dlatego tak ważne jest, aby zarówno pacjenci, jak i ich rodziny były świadome tych wyzwań i mogły szukać wsparcia oraz pomocy w odpowiednim czasie.
Depresja: jak wpływa na życie pacjentów z Parkinsonem
Depresja jest jednym z najczęściej występujących objawów psychicznych u pacjentów z chorobą Parkinsona. Szacuje się, że dotyczy ona od 30% do 50% chorych i może pojawiać się nawet przed postawieniem diagnozy. Objawy depresji, takie jak brak energii, utrata zainteresowań czy głęboki smutek, mają poważny wpływ na codzienne życie pacjentów, ograniczając ich zdolność do wykonywania zwykłych czynności.
Depresja nie tylko wpływa na samopoczucie psychiczne, ale także na zdrowie fizyczne pacjentów. Osoby z depresją mogą doświadczać trudności w komunikacji, co może prowadzić do izolacji społecznej. Ważne jest, aby bliscy pacjentów byli świadomi tych objawów i potrafili okazać wsparcie, aby pomóc ukochanym w walce z depresją. Wsparcie emocjonalne, rozmowy oraz zachęcanie do aktywności mogą znacznie poprawić jakość życia osób chorych.Stany lękowe: ich objawy i sposoby radzenia sobie
Stany lękowe są powszechnym problemem wśród pacjentów z chorobą Parkinsona. Mogą przyjmować różne formy, w tym lęk uogólniony, ataki paniki oraz fobię społeczną. Objawy lękowe mogą obejmować przyspieszone tętno, potliwość, drżenie, a także uczucie niepokoju i napięcia. Częstość występowania tych objawów wśród pacjentów z Parkinsonem waha się od 20% do 70%, co czyni je istotnym aspektem w leczeniu tej choroby.
Skuteczne radzenie sobie z lękiem jest kluczowe dla poprawy jakości życia pacjentów. Warto stosować różnorodne techniki, takie jak terapia poznawczo-behawioralna, która pomaga pacjentom zrozumieć i zmieniać negatywne wzorce myślenia. Ponadto, regularna aktywność fizyczna, jak spacery czy joga, może znacząco redukować objawy lęku. Wsparcie ze strony rodziny i przyjaciół również odgrywa ważną rolę w procesie radzenia sobie z lękiem.- Ataki paniki, które mogą wystąpić nagle i powodować intensywne uczucie strachu.
- Fobia społeczna, która objawia się lękiem przed sytuacjami społecznymi i interakcjami z innymi ludźmi.
- Uczucie nieuzasadnionego lęku, które może towarzyszyć codziennym czynnościom.
Halucynacje i urojenia: zrozumienie psychicznych wyzwań
Halucynacje i urojenia to poważne objawy psychiczne, które mogą występować u pacjentów z chorobą Parkinsona. Halucynacje wzrokowe są najczęstsze, a pacjenci mogą doświadczać widzenia postaci, zwierząt lub przedmiotów, które nie są obecne w rzeczywistości. Urojenia, z kolei, to fałszywe przekonania, które pacjent jest pewien, mimo że są one sprzeczne z rzeczywistością. Te objawy mogą prowadzić do znacznego dyskomfortu psychicznego i wpływać na codzienne życie pacjentów, dlatego tak ważne jest ich zrozumienie i odpowiednia interwencja.
Częstość występowania halucynacji u pacjentów z Parkinsonem
Halucynacje są istotnym problemem u pacjentów z chorobą Parkinsona, występującym w różnych fazach choroby. Badania wskazują, że około 20% do 40% pacjentów doświadcza halucynacji wzrokowych w trakcie leczenia. Co więcej, w zaawansowanych stadiach choroby, ten odsetek może wzrosnąć nawet do 50%. Halucynacje mogą obejmować postacie, zwierzęta lub przedmioty, które pacjenci postrzegają jako rzeczywiste, co znacząco wpływa na ich codzienne życie i samopoczucie psychiczne.
Warto również zwrócić uwagę na to, że halucynacje mogą występować nie tylko w wyniku samej choroby, ale także jako efekt uboczny stosowanych leków. Badania wykazały, że niektóre leki przeciwparkinsonowskie mogą zwiększać ryzyko wystąpienia tych objawów. Zrozumienie częstości występowania halucynacji oraz ich przyczyn jest kluczowe dla skutecznego zarządzania objawami psychicznych w chorobie Parkinsona.
Czytaj więcej: Czy fobia społeczna to choroba psychiczna? Objawy, przyczyny i leczenie
| Badanie | Procent pacjentów z halucynacjami |
|---|---|
| Badanie A (2020) | 30% |
| Badanie B (2018) | 40% |
| Badanie C (2021) | 50% |
Techniki poprawy jakości snu u pacjentów z Parkinsonem
Poprawa jakości snu u pacjentów z chorobą Parkinsona jest kluczowa dla ich ogólnego samopoczucia i zdrowia psychicznego. Istnieje kilka technik, które mogą pomóc w osiągnięciu lepszego snu. Regularna aktywność fizyczna w ciągu dnia, taka jak spacery czy ćwiczenia, może znacząco poprawić jakość snu. Ponadto, stworzenie stałego harmonogramu snu, w którym pacjenci kładą się i budzą o tej samej porze, może pomóc w regulacji rytmu dobowego. Warto również unikać stymulantów, takich jak kofeina i nikotyna, zwłaszcza przed snem.
Inne techniki, takie jak relaksacja przed snem, medytacja czy techniki oddechowe, mogą być również korzystne. Umożliwiają one wyciszenie umysłu i przygotowanie ciała do snu. Użytkowanie ciemnych zasłon oraz unikanie ekranów elektronicznych na godzinę przed snem może również pomóc w poprawie jakości snu. Wprowadzenie tych prostych zmian w codziennym życiu może przyczynić się do znacznej poprawy jakości snu u pacjentów z Parkinsonem.

Multidyscyplinarne podejście do leczenia objawów psychicznych
W leczeniu objawów psychicznych związanych z chorobą Parkinsona niezwykle ważne jest multidyscyplinarne podejście. Współpraca między neurologami, psychiatrą, terapeutami oraz innymi specjalistami pozwala na holistyczne podejście do pacjenta. Dzięki temu możliwe jest lepsze zrozumienie złożonych interakcji między objawami fizycznymi a psychicznymi. Taki zespół może wspólnie opracować plan leczenia, który uwzględnia zarówno farmakoterapię, jak i terapie psychologiczne oraz wsparcie emocjonalne.
Korzyści płynące z takiego podejścia obejmują zwiększenie skuteczności leczenia oraz poprawę jakości życia pacjentów. Regularne spotkania zespołu specjalistów pozwalają na bieżąco dostosowywanie strategii leczenia do zmieniających się potrzeb pacjenta. Wspólna praca różnych specjalistów jest kluczowa dla osiągnięcia najlepszych rezultatów w terapii objawów psychicznych w przebiegu choroby Parkinsona.
Współpraca neurologów i psychiatrów w terapii pacjentów
Współpraca neurologów i psychiatrów jest kluczowym elementem w leczeniu psychicznych objawów u pacjentów z chorobą Parkinsona. Neurologowie zajmują się diagnozowaniem i leczeniem objawów ruchowych oraz monitorowaniem postępu choroby, podczas gdy psychiatrzy koncentrują się na psychicznych problemach, takich jak depresja, lęki i halucynacje. Taka współpraca umożliwia holistyczne podejście do pacjenta, co jest szczególnie istotne w przypadku złożoności objawów psychicznych i ich wpływu na codzienne życie chorych.
Regularne konsultacje między tymi specjalistami pozwalają na lepsze dostosowanie terapii do indywidualnych potrzeb pacjenta. Neurologowie mogą dostarczać psychiatrze informacji na temat działania leków przeciwparkinsonowskich, które mogą wpływać na stan psychiczny pacjenta. Z kolei psychiatrzy mogą rekomendować zmiany w leczeniu neurologicznym, które mogą poprawić ogólny stan pacjenta. Taka synergiczna współpraca jest niezbędna, aby zapewnić pacjentom optymalne wsparcie i poprawić ich jakość życia.
- Neurolog: diagnozowanie i leczenie objawów ruchowych, monitorowanie postępu choroby.
- Psychiatra: ocena i leczenie psychicznych objawów, takich jak depresja i lęki.
- Wspólne spotkania: regularne konsultacje w celu dostosowania terapii do potrzeb pacjenta.
Innowacyjne podejścia w terapii psychicznych objawów Parkinsona
W miarę jak badania nad chorobą Parkinsona postępują, pojawiają się nowe, innowacyjne podejścia do leczenia psychicznych objawów tej choroby. Jednym z takich podejść jest wykorzystanie terapii zajęciowej, która nie tylko wspiera pacjentów w codziennych czynnościach, ale także pomaga w poprawie ich zdrowia psychicznego poprzez angażowanie ich w aktywności, które przynoszą radość i satysfakcję. Programy te mogą obejmować sztukę, muzykę czy sport, co przyczynia się do zmniejszenia objawów depresyjnych i lękowych.
Kolejnym obiecującym trendem jest telemedycyna, która pozwala pacjentom na łatwiejszy dostęp do specjalistów, a także na regularne monitorowanie ich stanu zdrowia. Dzięki platformom telemedycznym, pacjenci mogą uczestniczyć w sesjach terapeutycznych bez konieczności wychodzenia z domu, co jest szczególnie ważne dla osób z ograniczeniami ruchowymi. Taki model leczenia może zwiększyć zaangażowanie pacjentów w terapię oraz umożliwić szybsze dostosowanie leczenia do ich zmieniających się potrzeb.